Lipidi
Kolesterol je desetljećima promoviran kao glavni krivac nastajanja kardiovaskularnih bolesti. U tom periodu, društvo se općenito moglo podijeliti u dvije skupine. Jedni, koji su počeli konzumirati hranu sa niskim udjelom kolesterola, dok su drugi počeli uzimati statine, lijekove za snižavanje kolesterola čija je učinkovitost itekako upitna, a nuspojave, istovremeno, velike. Što se dogodilo, odnosno promijenilo od tada? U slijedećem periodu, kardiovaskularne bolesti su počele eksponencijalno rasti, a smrtnost uzrokovana istima se nije smanjila unatoč alternativama (u vidu prehrane ili lijekova). Stoga je pravo pitanje: trebamo li se doista bojati kolesterola?
Čak 75% kolesterola koji cirkulira tijelom, proizvodi naše tijelo (20 % jetra i 80% sve ostale stanice), dok je preostalih 25 % kolesterola efekt unosa hranom. Esencijalan je za izgradnju membrana stanica, signaliziranje staničnih procesa, prekursor je žučnih kiselina i steroidnih hormona. Slobodni kolesterol (onaj koji cirkulira krvlju, tj. plazmom) je u neesterificiranom stanju, dok je vezani kolesterol esterificiran (vezan na membrane stanice). Prekomjerni stanični kolesterol uzrokovat će apoptozu (programiranu smrt stanice). Plazmatski (slobodni) kolesterol je onaj koji se mjeri iz krvi i nema puno veze niti sa staničnim kolesterolom niti „arterijskim“, koji nas zapravo brine. Prevelik unos kolesterola dovodi do toga da ga jetra automatski proizvodi manje, i obrnuto, kada ga unosimo manje, jetra će ga sama više proizvoditi.
Enterociti (stanice crijeva odgovorne za apsorpciju hranjivih tvari) apsorbiraju samo neesterificirani (slobodni) kolesterol, što znači da >50% kolesterola kojeg unosimo hranom ne možemo apsorbirati (esteri kolesterola). Enzimi gušterače razgrađuju estere kolesterola, čime nastaje slobodni kolesterol, pa ipak jedan dio možemo apsorbirati.
Nadalje, više od 85% slobodnog kolesterola u našim crijevima dolazi iz jetre putem žučnih kiselina, te se on većinom (ponovno) reapsorbira. Kako bi se jetra riješila vezanog kolesterola, ona ga vlastitim enzimima mora najprije pretvoriti u slobodni kolesterol te ga zatim otpustiti putem žučnih kiselina.
Kolesterol je hidrofobna molekula (odvaja se od vode, što i sami možete vidjeti stavivši ulje u vodu), zbog čega treba transporter koji će ga nositi plazmom. Ti transporteri su proteini, a zovu se apoproteini. Kada je lipid vezan na njega, taj protein se zove apolipoprotein, a cijela se kompozicija s lipidom zove lipoprotein. Apolipoproteini mogu biti različitih veličina i oblika te se tako klasificiraju. Apolipoprotein A-I je gušći te ga većinom čini HDL (high density lipoprotein), dok je apolipoprotein B manje gust te ga čini LDL (low density lipoprotein). U građi LDL-a samo je jedan apo B apoprotein. Omjer lipida i proteina određuje im gustoću. Ono što je gušće je i teže za dani volumen.
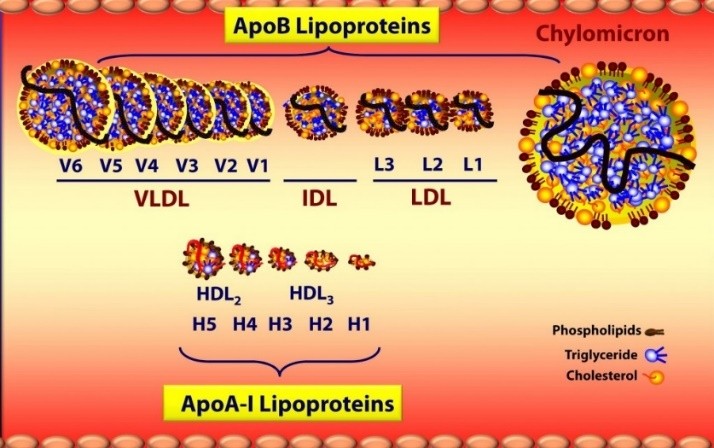
Kao što vidite na slici, apo A-I lipoproteini su manjeg volumena, gušći su, a što su manje čestice, to one imaju manje triglicerida (TG) a više proteina. Najviše kolesterola ima u LDL-ima. Svaki od tipova lipoproteina ima različit sastav kolesterola i triglicerida. Transporteri triglicerida su hilomikroni iz crijeva te VLDL(very large density) iz jetre. Oni prenose trigliceride do mišića i masnih stanica. VLDL, kojeg stvara jetra, najveće su čestice nakon hilomikrona te one pretežito prenose trigliceride, pri čemu ih otpuštaju i pretvaraju, dio u IDL (intermediate density), a dio u LDL. Međutim, većina IDL se razgradi u jetri i nikada ne postane LDL. LDL je, stoga, nosioc najveće količine kolesterola te ga prenosi natrag u jetru, ali i u arterijske zidove (što svakako ne želimo). No, LDL vraća kolesterol u jetru čak više nego HDL (što ranije nije bilo poznato). Čestice koje imaju apo-B komponentu, prenose trigliceride do mišićnih stanica i fosfolipide do svih stanica, a čestice s apo A-I komponentama prenose kolesterol do masnih stanica, organa koji stvaraju steroidne hormone te natrag do jetre i crijeva.
Lipidogram
U laboratorijskim nalazima, kolesterol znači ukupan kolesterol (kao što znamo, on ne pliva sam u krvi već je vezan na proteine), koji je dio svih lipoproteina (VLDL, LDL, IDL, HDL). Apo-B čestice imaju potencijal dostave kolesterola u arterijske zidove, a 95% ga čine LDL čestice. Ranije se nije mogla izračunati koncentracija kolesterola u LDL-u, no neki laboratoriji imaju tu mogućnost. Također, postoje i apoprotein(a) i apoprotein (b) čestice koje su vezane na apo-B protein LDL čestice. LDL s A uzorkom su veće čestice, a LDL s B uzorkom su manje i gušće čestice. Ako laboratorij mjeri apoB, on će pokazati samo broj čestica LDL (jer ga svaka LDL sadrži po jedan) ali ne i veličinu tih čestica. Neki laboratoriji (nama nedostupan – NMR LipoProfile) mjere i broj i veličinu svih čestica, a time mogu predvidjeti i inzulinsku rezistenciju, što je međusobno povezano.
Jedini prediktivni faktor lipidograma za kardiovaskularne bolesti je broj apo-B čestica (broj LDL čestica). Zašto? Zato što nakupljanje LDL-a na oštećenjima arterija ovisi o broju čestica, koje se onda koncentrirano nakupljaju, deponiraju kolesterol u stijenke, što uzrokuje daljnji razvoj plaka. Da li je razina HDL-a zaštitna? Moguće, jer on nosi kolesterol natrag u jetru. No, ipak, neki lijekovi koji ga povisuju nisu pokazali benefit. Studije na novim lijekovima koji su povisivali HDL, nisu mijenjale broj LDL, niti je smanjena smrtnost. Neki su, čak, stvorili nove probleme, poput visokog krvnog tlaka. Iz studija koje su pronašle benefit u povisivanju HDL-a, vjerojatniji utjecaj su imale ovog puta male čestice HDL-a. Male HDL čestice imaju veću antioksidativnu aktivnost, veću protuupalnu aktivnost, otpuštaju više kolesterola (u jetru, crijevo…) i veću antitrombotsku aktivnost. Da li je razina TG bitna? Vjerojatno, iako nije individualno dokazan kao prediktivni rizik, već u odnosu na druge čestice. Da li je koncentracija LDL-a bitna(LDL koji dobijemo u standardnom lipidogramu)? Ne, ako je broj LDL-a (ili apo-B) velik. 50% osoba sa srčanim bolestima imaju normalan (tradicionalni) lipidogram!
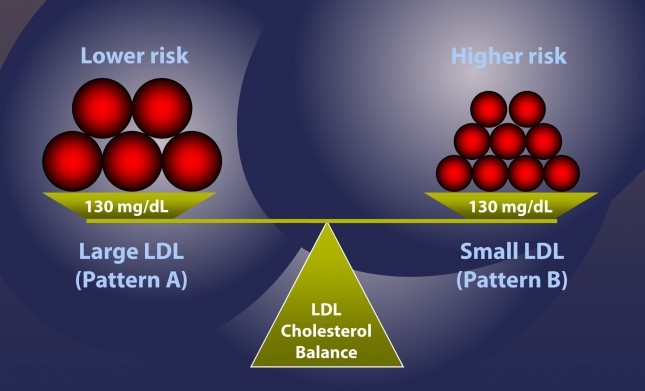
Da pojasnim: dolje na slici imamo dvije osobe s istom količinom kolesterola u LDL-u, no desni ima veći rizik za aterosklerozu. Zašto? Zato što on na tu istu količinu kolesterola ima veći broj malih čestica. Daljnjim istraživanjima, zaključeno je da veličina čestica nije bitna, već samo broj. No, kako naši laboratoriji mjere samo količinu kolesterola u LDL-u, ta osoba najvjerojatnije ima veliki broj malih čestica (pa je broj bitan). Zapravo u samo 22% slučajeva, količina LDL (ono što dobijemo u našem lipidogramu) je konkordantno (u istom razmjeru) s brojem čestica. Diskordancija je naročito velika u osoba s metaboličkim sindromom (inzulinska rezistencija, abdominalna pretilost, hipertenzija), a time je i rizik najveći. U svakom slučaju, nemoguće je procijeniti rizik iz našeg lipidograma. Jedino što možemo uzeti u obzir su eventualno TG i HDL.
Najveći faktor rizika za aterosklerozu je genetika. Npr. obiteljska hiperkolesterolemija je nasljedni poremećaj gdje osobe imaju i velik broj LDL-a i veliku koncentraciju kolesterola u LDL-u, zbog različitih mutacija za npr. receptore za LDL u jetri, te ga time ne razgrađuju.
Većina današnjih znanstvenika vjeruje da su glavni krivci kardiovaskularnih bolesti upala i oksidativni stres: pušenje, povišen krvni tlak, pretilost, dijabetes, manjak tjelesne aktivnosti i stres (više-manje metabolički sindrom+pušenje+stres).
Što onda točno rade statini? Oni blokiraju stvaranje kolesterola u jetri, pri čemu blokiraju i stvaranje koenzima Q10. Posljedično dolazi do propadanja mišićnih vlakana (skeletnih mišića, glatkih mišića, odnosno organa, te srca!). Propadanje mišićnih vlakana dovodi do bubrežnog i jetrenog oštećenja. Oni također uzrokuju: polineuropatiju (oštećenje živaca zbog kojeg se javljaju bolovi u nogama i rukama dok hodamo), vrtoglavicu, gubitak pamćenja, karcinome, depresiju, oštećenje jetre, slabljenje imunosnog sustava… Kao što smo već spomenuli, ako jetra ne stvara kolesterol, tijelo će ga apsorbirati više.
Koliki bi onda trebao biti kolesterol u krvi? Zapravo nema pravila, zato što on ništa ne govori o riziku za kardiovaskularne bolesti. Bitno je sagledati ukupni lipidogram, odnosno broj LDL čestica, što kod nas nije dostupno.
Zaključci iz nekoliko istraživanja:
- Konzumiranje šećera (sukroza i glukozno-fruktozni sirup ili kristalni šećer) povisuje TG, VLDL i apo-B, a smanjuje količinu HDL i apoA-I;
- Uklanjanje šećera ima suprotan učinak;
- Isključivo konzumiranje fruktoze (ovisno o količini) ima sličan, no nešto manje štetan, efekt kao kombinacija fruktoze i glukoze;
- Masti, bez dodatka šećera ili škroba, ne povisuju TG ili druge biomarkere kardiovaskularnog rizika.
- Viša razina TG govori u prilog visoke diskordance u količini LDL-a i broju čestica LDL-a (apo-B), što je loše.
- Što je veći broj kriterija za metabolički sindrom, to je veća vjerojatnost u diskordanci između količine LDL-a i broja čestica LDL-a.
Podaci su preuzeti sa stranice eatingacademy.com. Ako vas zanimaju opširnija objašnjenja te veći prikaz istraživanja, slobodno pročitajte.
Prevela: Andrea Kuterovac